Gesteuerte Geweberegeneration
|

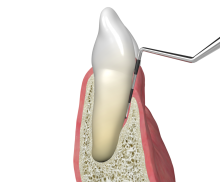
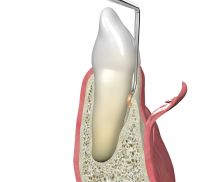
Parodontale intraossäre Defekte können vorhersagbar mit einer Barrieremembran im Sinne der GTR behandelt werden [4, 5]. Nach der Lappenbildung und Beseitigung von Granulationsgewebe wird die Wurzeloberfläche gereinigt und eine Membran zwischen Gingiva und Zahn platziert, um den Defekt komplett abzudecken. Der Lappen wird spannungsfrei reponiert, um einen primären Wundverschluss zu erreichen.
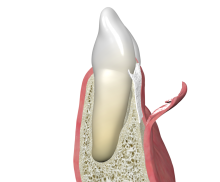
Kollagenmembranen werden aufgrund der vorteiligen Eigenschaften von Kollagen oft in GTR-Verfahren eingesetzt. Kollagen zeigt eine exzellente Biokompatibilität, wird kontrolliert und komplett abgebaut, hat eine hämostyptische Aktivität und wirkt chemotaktisch auf Fibro- und Osteoblasten. Für kleinere Knochendefekte wie z. B. parodontale intraossäre Defekte ist die collprotect® membrane mit einer mittleren Barrierezeit die optimale Wahl. Genauso kann aber auch die Perikardmembran Jason® membrane verwendet werden, die eine signifikant längere Barrierezeit bietet.
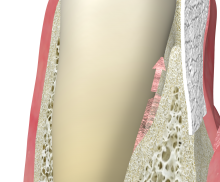
Zum Stützen des Weichgewebes können bei nicht selbsterhaltenden intraossären Defekten (1- oder 2-Wanddefekte) verschiedene Knochenregenerationsmaterialien verwendet werden. cerabone® ist ein natürliches bovines Knochenersatzmaterial, dass aus reinem Knochenmineral besteht. Aufgrund seiner natürlichen Knochenstruktur fördert cerabone® optimal knochenbildende Zellen und Blutgefäße. Eine weitere Alternative sind die allogenen maxgraft® Granula oder das synthetische Material maxresorb®. maxresorb® ist biphasisch bestehend aus 60% Hydroxylapatit und 40% ß-Tricalciumphosphat. Während die zügige Resorption von ß-TCP Raum für die Knochenneubildung schafft, bieten die HA-Komponenten eine Volumenstabilität für einen längeren Zeitraum.